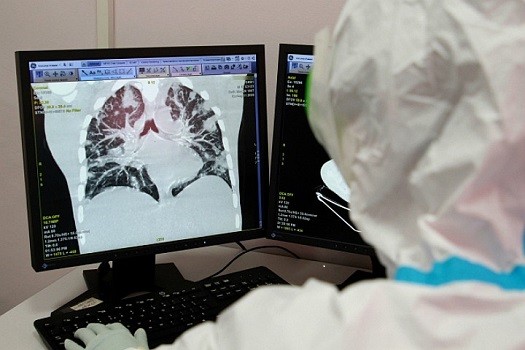
- 1. Как развивается пневмония при коронавирусе
- 2. Пневмония при коронавирусе — симптомы воспаления легких
- 3. Чем отличается коронавирусная пневмония от обычной
- 4. Диагностика коронавируса
- 5. Как лечить пневмонию при коронавирусе
- 6. Степени поражения легких при коронавирусной пневмонии
- 7. Какие антибиотики назначают при пневмонии и коронавирусе
- 8. Осложнения от коронавирусной пневмонии
- 9. Бессимптомное течение пневмонии при КОВИД
- 10. Как уберечь легкие при пневмонии — советы врачей
- 11. Восстановление легких после пневмонии от КОВИД
- 12. Отзывы переболевших коронавирусной пневмонией
- 13. Заключение
Эпидемия COVID-19 второй волны с новой силой захлестнула практически весь мир. Сегодня медики наблюдают картину, когда на фоне выраженной или едва заметной симптоматики наступает резкое ухудшение состояния, а иногда и гибель заболевшего человека. Среди причин этого явления на первом месте пневмония, которая вызывает обширные изменения в легких.
Коронавирусная пневмония протекает в несколько этапов:
- Вирусемия. Течение болезни напоминает простуду, длится этот период от 7 до 9 дней.
- Перелом наступает с 9 по 14 день. Причина — поражение эпителиальных клеток дыхательных органов, присоединение бактериальной инфекции. Крайне важно, чтобы осложнение было выявлено именно на переломном этапе — это повышает шансы на благоприятный исход.
- Если пневмонию не обнаружить в раннем периоде, она провоцирует дыхательный дистресс-синдром. Человек не может дышать без помощи аппарата искусственного дыхания (ИВЛ).
- Стадия иммуносупрессии. Угнетение приобретенного и врожденного иммунитета происходит, если болезнь не остановлена на более ранних стадиях.
При коронавирусной пневмонии к основному патогену вирусной природы часто присоединяется синегнойная палочка, грибковая инфекция.
Пневмония часто развивается после периода относительно легкого начала болезни, во время которого наблюдается:
- повышение температуры тела в пределах 37,5-38 градусов;
- першение и боль в горле;
- приступы сухого кашля;
- отсутствие обоняния и вкусовых ощущений;
- головные боли, сильная слабость.
Такое состояние длится от 2 до 8 суток, после чего симптомы усиливаются:
- температура поднимается до 39-40 градусов, сбивается с трудом и ненадолго;
- при дыхании, кашле возникает боль в груди;
- отмечается сильная слабость, потливость.
Во время кашля мокроты нет либо она отходит в малом количестве, имеет коричневатый оттенок. Из-за одышки сделать полноценный вдох не получается. Частота дыхания около 22 движений за минуту. Человек испытывает ощущение нехватки воздуха, характерное для пневмонии при коронавирусе. Максимально проявляется этот симптом в период с 6 по 9 день с момента заражения. Именно поэтому врачи советуют пациентам обращать особое внимание на собственное самочувствие в этот временной отрезок, в случае возникновения одышки обращаться за помощью.
Распознать нарастающую дыхательную недостаточность можно по синюшности носогубной зоны. Дыхание приобретает форсированный характер — в дыхательном акте участвуют межреберные мышцы, человек пытается опереться на руки чтобы легче было сделать вдох.
Недостаточное снабжение кислородом головного мозга проявляется:
- постоянным желанием спать;
- спутанным сознанием;
- паническими атаками, возбуждением.
При значительном кислородном голодании мозга развивается обморочное состояние.
Невозможность нормально вдохнуть воздух — главное отличие коронавирусной пневмонии от других видов воспаления легких.
Пневмония коронавирусного происхождения классифицируется, как нетипичная негоспитальная. Это означает, что причиной поражения легких становится вирус и присоединившийся к нему бактериальный агент не из числа типичных представителей больничной микрофлоры.
На фоне сочетанного инфекционного процесса поражаются альвеолы (они теряют эластичность), страдают сосуды (развивается васкулит, тромбозы). Такое течение патологического процесса приводит к массированному (в большинстве случаев двустороннему) поражению органов и тканей.
Кроме версии о вирусно-бактериальном поражении легких у медиков есть и другая, объясняющая тяжелые последствия пневмонии.
Она дает объяснение тому факту, что легочная ткань страдает при практически полном отсутствии выраженной симптоматики, а на снимках КТ, сделанных до появления тяжелой симптоматики, не видно изменений. Они проявляются через 1-2 суток, когда человек находится уже в тяжелом состоянии.
Врачи считают, что альвеолы страдают от гемосидероза, при котором (под воздействием вируса) от гемоглобина отщепляется пигмент гемосидерин (он состоит из окиси железа). Пигмент накапливается внутри макрофагов, расположенных в альвеолах и строме легких. Скопление пигмента препятствует нормальному снабжению кислородом тканей. Какая именно гипотеза из тех, что объясняют тяжесть протекания пневмонии при коронавирусе, правильная — врачи еще не пришли к единому мнению. Но считают, что обе в равной степени справедливы.
При подозрении на ковидную пневмонию, диагностика проводится в несколько этапов. Больного человека направляют на тест для выявления возбудителя на слизистой органов дыхания или анализ крови для определения антител к вирусу.
Проводится рентгенография, УЗИ или компьютерная томография легких. В последнем случае больше возможности выявить пневмонию на ранней стадии.
По результатам томографии удается визуализировать очаги изменения ткани в легких — от одного до нескольких (зачастую четырех).
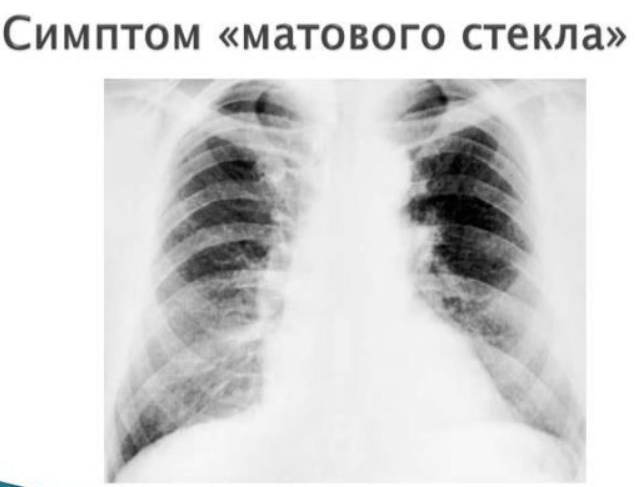
Рентгенологи отмечают, что на снимках можно заметить характерный для ковидной пневмонии признак — снижение воздушности легких. Внешне эта аномалия напоминает матовое стекло.
Во время аускультации грудной клетки врач обращает внимание на частоту дыхания (обычно она 22 движения). Если количество дыхательных движений более 30, врачи трактуют это, как признак тяжелого состояния.
Дополнительный способ мониторинга состояния больного человека — пульсоксиметрия. Прибор на пальце руки измеряет количество ударов сердца и насыщение крови кислородом (сатурацию). Если аппарат показывает сатурацию менее 95% — пациенту необходима госпитализация.
При диагностике пневмонии учитываются и результаты лабораторной диагностики. В общем развернутом анализе крови обнаруживается низкий уровень лейкоцитов. Биохимическое исследование показывает повышение С-реактивного белка.
На фоне коронавируса может снизиться артериальное давление, возникнуть проблемы с выведением мочи.
Также, доступна актуальная статистика по: России, Москве, Подмосковью и городам, СпБ и всем регионам РФ и странам мира.
Специфического лечения, способного остановить коронавирусную пневмонию, пока нет. Основные усилия медиков в борьбе с болезнью направлены на поддержание функций организма, устранение вторичных инфекций. Для лечения пациентов применяются противовирусные и антибактериальные препараты. Облегчить состояние при пневмонии помогают средства от кашля, головной боли и жаропонижающие.
Лечение в больнице
В стационаре врачи оценивают состояние больного, ориентируясь по симптоматике и результатам обследования, проведенного уже в больнице. Оно включает:
- клинический анализ крови с подсчетом форменных элементов;
- общий анализ мочи;
- биохимический анализ, исследование уровня глюкозы в крови;
- рентгенографию (КТ или УЗИ легких);
- кардиограмму (особое внимание уделяется интервалу QT).
Медикаменты назначают в индивидуальном порядке. Ориентиром для врачей является форма протекания болезни, наличие или отсутствие осложнений и сопутствующих патологий.
Средняя степень тяжести
Госпитализируются пациенты из группы риска: старше 65 лет при наличии патологий сердца, печени, дыхательной системы, диабета, хронической обструктивной болезни легких, артериальной гипертензии.
Лечение в основном симптоматическое:
Жаропонижающие (Ибупрофен, Парацетамол) при температуре выше (38,5), для пациентов с хроническими патологиями сердца, почек, центральной нервной системы — 38 градусов. Дозировка Парацетамола не более 1 г в сутки, не чаще 3 раза в сутки. Дозировка Ибупрофена не более 2400 мгв сутки.
Кроверазжижающие (низкомолекулярные гепарины) при отсутствии противопоказаний.
Поддерживающая терапия:
- Фавипиравир: в первые сутки ударная доза 1600 мг дважды за сутки, далее — по 600 мг дважды в сутки. Длительность приема от 5 до 14 дней. Фавипиравир оказывает тератогенное действие, поэтому препарат не назначают беременным и кормящим женщинам, а также людям с противопоказаниями;
- Гидроксихлорохин в первые сутки по 400 мг с интервалом 12 часов, далее — по 200 мг 2 раза в день (5 дней). Терапия Гидроксихлорохином сопровождается ежедневным контролем кардиограммы (интервала QT), уровня калия в крови. При выписке пациента домой Гидроксихлорохин отменяют.
Тяжелое течение
Диагностируется при наличие более 1 из перечисленных ниже симптомов:
- частота дыхания более 30 раз в минуту у взрослых и более 40 раз в минуту у детей;
- насыщение кислородом крови менее 94%;
- наличие инфильтратов в легких на более 50% площади органа.
Проводится поддерживающее лечение в палате или в отделении интенсивной терапии: низкомолекулярные гепарины; противомикробные препараты (широкого спектра действия) либо противогрибковые; кислород.
Поддерживающая терапия:
- Кортикостероиды (Дексаметазон, Преднизолон, Метилпреднизолон, Гидрокортизон) в таблетированном или инъекционном виде (внутривенно) на протяжении 7-10 дней или до момента выписки из стационара. В период приема пациентом кортикостероидных гормонов проводится строгий контроль за концентрацией глюкозы в крови.
- Ремдесевир — в первый день ударная доза 200 мг (1 раз в сутки, внутривенно капельно), со 2 по 5 день вводят по 100 мг препарата. Ремдесевир назначают пациентам, которые не нуждаются в подключении к аппарату ИВЛ, мембранной оксигенации. В период использования Ремдесевира ежедневно проводится контроль скорости клубочковой фильтрации.
- Фавипиравир — в первый день ударная доза по 1600 мг дважды. Далее — по 600 мг дважды в сутки на протяжении 5-14 дней.
- Тоцилизумаб назначается с 7 дня болезни при клинических симптомах или с 14 дня по результатам рентгенодиагностики, если проводимая терапия не дает ожидаемого эффекта, состояние пациента ухудшается, развивается: острая дыхательная недостаточность на фоне интерстициальной пневмонии; дыхательная недостаточность нарастает, пациент нуждается в подключении к аппарату ИВЛ; имеются признаки поражения других органов; анализ крови показывает повышенный уровень С-реактивного белка, D-димера, ферритина.
Критическое течение болезни
Определяется при наличии таких симптомов как:
- нарушение дыхательной функции;
- сепсис;
- изменение сознания;
- полиорганная недостаточность.
Основное лечение:
- Вентиляция легких механическим или аппаратным путем.
- Терапия: профилактика тромбоза низкомолекулярными гепаринами;
- Профилактика, лечение острого нарушения дыхательной функции, фиброза легких;
- Отслеживание вторичных инфекций.
Поддерживающая терапия:
Внутривенное или пероралльное введение котртикостероидов, использование противоввирусных средств (Ремдесевира или Фавипиравира), Тоцилизумаба.
Лечение дома
Лечение в домашних условиях предполагает максимальное соблюдение карантинных норм. Больной человек должен находиться отдельно от домочадцев, пользоваться индивидуальной посудой. В помещении необходимо проводить влажную уборку с дезинфицирующими средствами не менее 2 раз в день, проветривать.
При легкой форме пневмонии лечение проводится амбулаторно. Врачи рекомендуют прием жаропонижающих средств при температуре выше 38 градусов. Больной должен записывать температурные показатели, а также частоту дыхания и пульса в специальный дневник.
Обязательно обильное питье (столовая вода, морсы из ягод, взвар без сахара). Рассчитывать количество потребляемой жидкости нужно исходя из того, что на 1 кг веса должно приходиться 30 мл питья.
Чтобы избежать застоя в легких необходимо менять положение тела, делать дыхательную гимнастику.
Если спустя 5 дней с начала заболевания сохраняется гипертермия, сильная слабость, присоединяется одышка во время физической нагрузки, врач назначает антибактериальную терапию. Антибиотик Азитромицин — самый эффективный при ковидной пневмонии. В первый день приема его доза составляет 500 мг, затем следует принимать по 250 мг в течение еще 4 дней.
Дополнительно рекомендуется прием Парацетамола (Ибупрофена) в дозировке 200 мг если температура выше 38 градусов.
Специалисты на основании жалоб больного и проведенной лучевой диагностики выделяют степени поражения легочной ткани. От них зависит самочувствие пациента и его прогноз на выздоровление.
I степень: патологическим процессом поражено не более 5 % ткани легких. Течение болезни легкое, прогноз благоприятный.
II степень: поражение от 5 до 25%. Насыщение крови кислородом более 95%. Необходимо обратиться к врачу и начать лечение. У людей преклонного возраста вероятен переход патологического процесса в тяжелую форму.
| Возраст, лет | Смертность, %, при 20-40% поражения |
| <15 | 0.03 |
| 18 — 30 | 0.96 |
| 30 — 50 | 4.15 |
| 50 — 70 | 9.95 |
| 70 — 100 | 19.15 |
III степень: поражение от 25 до 49%. Высоки шансы на выздоровление при условии своевременного обращения за медицинской помощью и лечением. При таком поражении зачастую наблюдается гипертермия, снижается сатурация. Лечение проводится в стационарных условиях.
| Возраст, лет | Смертность, %, при 50% поражения |
| <25 | 1.15 |
| 25 — 40 | 2.35 |
| 40 — 60 | 7.75 |
| 60 — 80 | 14.25 |
| >80 | 21.1 |
IV степень: поражение от 50 до 70%. Патологический процесс распространен на большую площадь легочной ткани, поэтому прогноз врачей условно-благоприятный. На фоне такого массивного поражения развивается фиброз легких, орган теряет эластичность. После коронавируса наступает инвалидность.
| Возраст, лет | Смертность, %, при 60% поражения |
| <25 | 1.4 |
| 25 — 40 | 2.9 |
| 40 — 60 | 8.75 |
| 60 — 80 | 16.15 |
| >80 | 25.1 |
V степень: более 75% поражения легких. Врачи дают условно-неблагоприятный прогноз. Но на исход болезни влияет то, где пациент находится. В домашних условиях крайне трудно вылечиться при столь массивном поражении дыхательного органа, в стационаре — высоки шансы на выздоровление. Болезнь провоцирует пневмосклероз, острую нехватку кислорода в крови.
Тяжелых больных направляют в отделение интенсивной терапии. Самых тяжелых вводят в медицинскую кому, подключают к аппарату ИВЛ.
| Возраст, лет | Смертность, %, при 70% поражения |
| <25 | 1.7 |
| 25 — 40 | 3.5 |
| 40 — 60 | 10.65 |
| 60 — 80 | 17.5 |
| >80 | 27.1 |
Как определяется процент поражения легких
Для подсчета процента поражения дыхательного органа при коронавирусе рентгенологи используют данные томографии и специальную формулу. Условно легкие разделяют на несколько долей — 2 (левое) и 3 (правое). На снимке визуализируются участки затемнения — “матового стекла”.
Ориентируясь на размер затемнения, долям легких присваиваются баллы:
- 1 — соответствует поражению менее 5%;
- 2 — 5–25%;
- 3 — 25–49%;
- 4 — 50–75%;
- 5 — более 75%.
Специалист суммирует баллы по каждой доле и умножает полученное число на 4, получая процент поражения.
Выбор антибактериального препарата для лечения коронавирусной пневмонии врачи делают индивидуально. В списке противомикробных средств представители нескольких групп:
- макролидов (Азитромицин, Кларитромицин);
- пенициллинов (Амоксициллин, Ампициллин);
- антипневмококковых фторхинолонов (Левофлоксацин, Моксифлоксацин);
- цефалоспоринов 3 поколения (Цефтриаксон, Цефотаксим).
Подбор стартового препарата осуществляют эмпирическим методом, параллельно образец крови направляют на бактериологический анализ чувствительности к антибиотикам. Если улучшение состояния на фоне выбранного антибиотика не наступает, препарат меняют.
Коронавирус, ставший причиной пневмонии, не останавливает свое разрушающее действие. Патологический процесс провоцирует:
- острую дыхательную недостаточность;
- септический шок;
- полиорганную недостаточность.
Среди отложенных последствий пневмонии при КОВИД — замещение эластичной ткани альвеол соединительной, вследствие чего наступает фиброз легких и дыхательная недостаточность.
Бессимптомное течение пневмонии при КОВИД
У людей с высоким уровнем иммунной защиты бессимптомная пневмония проходит незаметно и без тяжелых последствий. Очаг воспаления самостоятельно рассасывается, не оставляя следа в легких.
Как уберечь легкие при пневмонии — советы врачей
Коронавирусная пневмония, по мнению пульмонологов — не осложнение, а проявление инфекционного процесса. Резкое ухудшение состояния на 7-9 день — признак того, что вирус подорвал иммунную защиту, в легких активизировалась бактериальная инфекция.
Чтобы защитить легкие от поражения врачи рекомендуют:
- сделать прививку от пневмококка — вакцинация обеспечивает иммунитет от опасных для легких бактерий на срок от 5 до 10 лет;
- следить за влажностью воздуха — в помещении она должна составлять не менее 40–45%. Увлажненный воздух препятствует формированию слизистых пробок в бронхах и попаданию инфекции в легкие;
- с первого дня появления симптомов коронавируса употреблять много жидкости для снятия интоксикации, поддержания низкой вязкости и более легкого отхождения мокроты из бронхов, слизи из носа.
При легком и среднетяжелом течение болезни необходимо избегать застоя в легких — двигаться, выполнять несложные упражнения.
Восстановление легких после пневмонии от КОВИД
Специалисты обращают внимание на то, что говорить о фиброзе легких после ковидной пневмонии можно спустя год. Именно такое время есть в запасе у переболевшего человека, чтобы восстановить легкие.
Начинать заниматься восстановлением органа нужно уже с первых дней болезни, делая дыхательную гимнастику не реже 3-4 раз в сутки.
Продолжают ее и после выздоровления. Интенсивность нагрузки во время выполнения упражнений зависит от физического состояния. Занятия не должны проводиться через преодоление. Одышка, головокружение, слабость или тошнота — сигнал к тому, чтобы сделать перерыв и изменить нагрузку.
Врачи рекомендуют комплекс упражнений, который включает несколько компонентов. Самостоятельные активные движения направлены на разработку и укрепление мускулатуры диафрагмы, грудной клетки, плечевого пояса.
Отстукивание необходимо, чтобы усилить выведение мокроты. Его начинают делать еще, когда больной прикован к постели. После легкого массажа грудной клетки и спины осуществляются похлопывающие, постукивающие движения по направлению снизу вверх. Во время отстукивания человек должен лежать так, чтобы туловища было немного ниже ног.
Помогают восстановить легкие после коронавирусной пневмонии и дыхательные тренажеры. Можно использовать тренажер Фокина или заняться надуванием шариков. Эффект в обоих случаях заметен уже через 2-3 недели регулярных занятий — увеличивается емкость легких, улучшается из вентиляция.
Полноценный рацион после ковидной пневмонии — одно из главных правил восстановления. В меню должны быть легкие, но сытные блюда, богатые витаминами, жирами растительного и животного происхождения.
Нельзя забывать о пользе прогулок на свежем воздухе. Ежедневный моцион после пневмонии должен длиться не менее 40 минут.
Инфекцию в дом принес мой сын. Я заболела уже через 3 дня после того, как ему закрыли больничный. Сначала только першило горло и была сухость в носу. Потом резко стало тяжело дышать. Позвонила своему врачу, она назначила мне Амоксиклав, пила его неделю. Лучше стало через 4 дня приема антибиотиков.
Наталья, 48 лет
Для меня пневмония стала полной неожиданностью. Я проходил рентген легких для устройства на работу и мне сказали сходить с результатом к пульмонологу. Потом пришлось еще сдавать кровь — показатели подтвердили скрытый процесс. Лечился дома, температура поднималась невысокая, до 37,8 пару дней. Антибиотики не пил.
Анатолий, 63 года
У меня началась простуда, вроде было легче, но на 4 день почувствовала боль в груди. Знаю, что это может быть симптом ковида, поэтому сразу поехала в частную клинику делать тест и томографию. Врач подтвердила , назначила лечение без антибиотиков.
Светлана, 25 лет
Я астматик и диабетик, поэтому сразу же обратился к доктору, как заболел. Все началось с легкого покашливания, сухости в горле. Ковид подтвердился анализом, а томограмма показала, что процесс уже захватил легкие. Лечился в стационаре, делали капельницы, давали гормоны, антибиотики. Я сейчас здоров, спасибо моим докторам!
Степан 67 лет
Заключение
Coronavirus — коварная инфекция. Пневмония при нем может протекать бессимптомно вызывать тяжелые последствия. Чтобы не рисковать здоровьем, а часто, и жизнью, врачи рекомендуют обращаться за помощью, если появился кашель, трудности с дыханием. Каждый день при коронавирусной пневмонии играет огромную роль в том, чем закончится болезнь.
Также, доступна актуальная статистика по: России, Москве, Подмосковью и городам, СпБ и всем регионам РФ и странам мира.




 (7 оценок, среднее: 4,71 из 5)
(7 оценок, среднее: 4,71 из 5)
Спасибо. Тестю 89 лет. Анализ на КОВИД положительный. 2 дня была температура 37,2-37,3. Сатурация 96,пульс 70. Отдышки нет, кашля можно сказать нет,редко при приеме жидкости, слабость,не хочется ходить. Врач назначил антибиотик моксикум,морфлоксин. Клексан,капельницы натрий хлор,дематон. Принимает фавипиравир.Через 6 дней после лечения в обоих легких на рентгеновском снимке визуализируются участки затемнения — “матового стекла”. На сегодняшний день темпер. и отдышки нет,сатурация 96,пульс 72,слабость,не потеет. Что посоветуете,стоит положить в стационар или нет. Он сам категорически не хочет. Сон не стабильный,в основном спит днем. Аппетит нормальный. С уважением Али Исаевич Мамедов.
Мой муж 61 год, гипертонии, лежит виковидном госпитале. Поступил туда 5 дней назад. 30%поражения лёгких, ситуация 90%, температура 39. Получает лечение, кислород. Сейчас нет температуры, но без кислорода он не может обходиться, сильная слабость, она нарастает. Это вообще нормально? С лечащим врачом связаться невозможно.
Здравствуйте, у мамы поражение 20 процентов, общий балл 5. Сатурация то 92, то 95-96. Лечится дома. Ей 80 лет, диарея есть, температура в пределах 36,7-37,2. Сначала пила Азитромицин 500 мг 4 дня, теперь колим Цефтриаксон 2,0 грамма в день ( не много для 80 лет?), Виферон свечи на ночь, АСС, Дексаметазон 2, 0 в/ м начали, полоскания всякие, дых гимнастика. Гемоглобин 113 г/ л, остальное вроде в нлрме. Жидкий стул. Меня беспокоит Сатурация нестабильная. После двух упражнений, она больше 95,. Такое может быть? К какой все таки форме отнести пневмонию? По порадению- к лёгкой, а по сатурации- нет
Здравствуйте, скорейшего выздоровления вашей маме. У моей бабушки также, только поражение лёгких 15 %. Ковид официально подтвердился по результатам ПЦР теста. Бабушка болеет уже 17 дней, но улучшений не так сильные, как хотелось. Температура 37.2-37.5, сатурация до 91, до 94 %. И непонятно что делать дальше.
температуры нет ковид принесла дочь все в порядке запахи нормально был заложен нос но прошел инергии много проблема в том что непереношу все припааты кроме парацетамола и анальгина
Доброе утро, у меня астма, заболела Covid, были симптомы:температура 37,5-38,6, ломота, кашель, насморк, потеря обоняния. Принимаем припараты, арбидол, грипферон. Вопрос должен ли врач назначить ИКТ или ринген при выписке? Как узнать поражены ли лёгкие? Вечером бывает небольшая нехватка воздуха, как при астме, контролируемая.
У нас бабушка тяжело перенесла это заболевание, были поражены легкие, до сих пор проходит реабилитацию после ковид. Пострадали на самом деле все органы во время этого вируса. Сейчас наблюдается у кардиолога, назначили ей для улучшения работы сердца и головного мозга Неотон. Она прошла курс лечения этим препаратом и ситуация улучшилась, все сейчас в норме.
Можно ли находиться в одном помещении больному с отрицательным тестом прц с больными с положительным тестом прц?
У моей супруги по результатам ПЦРС теста КОВИД19, КТ от 06.02 показало 10% поражения легких. Других анализов не брали. Лечащий фельдшер, врачей к сожалению в нашей поликлинике практически нет, прописал: Авифавир по схеме, Ксарелто по 1таб. в день, Левофлоксацин 500единиц по1 таб. 2раза в день,Умифеновир 100 единиц по 2табл 3 раза в день, Дексаметазон 8мг-2,0мл. 1 укол в день в течении 3 дней. Хронические заболевания: гипотериоз, гипертония, ЖКТ. Фельдшер сказал, что наблюдать за больной самому. При ненаступлении улучшений через 5 суток вызывать скорую помощь. Сама она наблюдать за больной не будет. Последние два дня утром температура в норме, после 17 часов повышается до 37,4 градуса. Как Вы считаете , эффективен ли данный курс лечения.
Лечащие врачи других поликлиник назначают еще и уколы цефтриаксона. По отзывам больных это лекарство эффективно. Ваше мнение.